

معاینه چشم در رشت
معاینه کامل چشم
یک معاینه کامل چشم پزشکی بسیار فراتر از تعیین عیوب انکساری چشم و شماره عینک مناسب است. در واقع یک معاینه چشم پزشکی شامل مراحل مختلفی است که بسیاری از اختلالات چشمی را در مراحل اولیه تشخیص داده و در صورت اقدام به موقع مانع از پیشرفت آنها می شود. یک معاینه کامل شامل:
اندازه گیری فشار داخل چشم
بررسی قسمت خلفی و شبکیه
و بررسی قسمت قدامی(جلوئی) چشم است.
زمان تکرار آزمایشات چشمی بسته به نظر پزشک معالج شما دارد. با این حال توصیه های انجمن چشم پزشکی آمریکا این است که:
اگر سن شما زیر ۴۰ سال است بهتر است که هر ۳ سال یک بار معاینه کامل چشم صورت گیرد.
اگر سن شما بین ۴۰ تا ۶۵ سال است بهتر است که هر دو سال یک بار معاینه صورت گیرد.
اگر ۶۵ سال یا بیشتر دارید این معاینات باید سالیانه صورت گیرد.
اگر شما دیابتی هستید باید سالیانه یک بار معاینات کامل چشم پزشکی را انجام دهید. بعضی از افراد که دارای برخی بیماری های سیستمیک یا چشمی خاصی هستند، احتیاج به معاینات بیشتری دارند.
به یاد داشته باشید که:
Presbyopia یا پیرچشمی معمولا” بین ۳۸ تا ۴۰ سالگی شروع شده و تقریبا” همه مردم تا سن ۵۰ سالگی آن را تجربه خواهند کرد.
بسیاری از افراد تا سنین ۵۲ تا ۶۴ سالگی درجاتی از کاتاراکت(آب مروارید) خواهند داشته و در سنین ۷۵ تا ۸۵ سالگی تقریبا” همه کاتاراکت خواهند داشت.
گلوکوم( آب سیاه) معمولا” در افراد بالای ۴۰ سال اتفاق می افتد و در مراحل اولیه بدون علامت است. این بیماری یکی از علل عمده نابینائی در ایران است.
معاینه چشم پزشکی معمولا” بین ۳۰ تا ۶۰ دقیقه طول میکشد و بدون درد است.
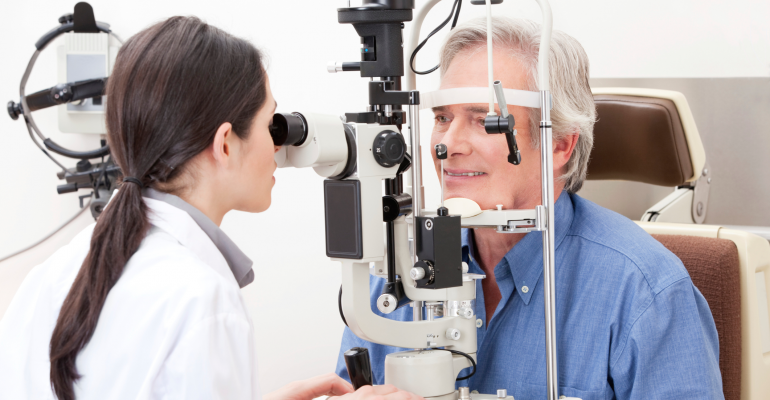
مراحل معاینه چشم پزشکی:
گرفتن شرح حال: در این قسمت چشم پزشک از سابقه بیماری های چشمی، زمان آخرین معاینه چشم پزشکی و شکایات احتمالی بینائی از شما سوال خواهد کرد. همچنین او درمورد شغل، سرگرمیها و تفریحات و در مورد سابقه ء خانوادگی بیماری های چشمی از شما سوال خواهد کرد.
( سنجش حدت بینائی) Visual Acuity Test: انجام این تست در واقع به این معناست که چشمان شما چقدر خوب می بیند یا به عبارت دیگر وضوح و قدرت بینائی شما را محک می زند. اولین آزمایشی که شما در حین معاینات چشم پزشکی با آن مواجه خواهید شد، دیدن چارت معروفی است که شامل حروف در اندازه های مختلف است. ابتدا شما باید در فاصله ۶ متری از این چارت بایستید. از شما خواسته می شود که جهت حروف را که به تدریج کوچک تر می شود، تشخیص دهید.
کوچک ترین ردیفی که توسط چشم شما دیده می شود میزان دید چشمان شما خواهد بود. اگر چشم پزشک دید را ۲۰/۲۰ گزارش کند معنای این جمله این است که شما از فاصله ۶ متری می توانید کوچکترین ردیفی را که یک فرد با دید طبیعی می بیند، ببینید و اگر به عنوان مثال دید شما ۲۰/۱۰ گزارش شود معنای آن این است که شما از فاصله ۳ متری می توانید کوچک ترین ردیفی را که یک فرد با دید طبیعی از فاصله ۶ متری می بیند، ببینید.
اگر دید شما کاهش یافته باشد، بایستی تعیین نمره عینک انجام شود که احتمالا” همگی شما به خوبی با آن آشنا هستید. تعیین عیب انکساری یا Refraction همان مرحله ای است که عدسی های مختلف جلوی چشم قرار می گیرد تا عدسی مناسب برای تصحیح عیب انکساری شما پیدا شود.
حرکات چشمی: چشم پزشک از شما می خواهد که به یک هدف نزدیک(معمولا” انگشت دست او) نگاه کنید و حرکت انگشت او را که مانند ترسیم حرف H پهن در فضا می باشد دنبال کنید. این آزمایش قابلیت حرکت چشمان شما را ارزیابی می کند. در اختلالات اعصاب چشمی که به عضلات چشم عصب دهی می کند و یا در صورت وجود مشکل در خود عضلات چشم، این حرکات مختل می شوند.
ارزیابی مردمک: در این آزمایش یک منبع نورانی به چشم شما تابانده می شود تا واکنش مردمک به نور سنجیده شود.
تست پوشاندن چشم: این تست برای ارزیابی عمل کرد هم زمان دو چشم با یک دیگر است. در این آزمایش از شما خواسته می شود که در صورتی که دارای عیوب انکساری هستید عینک مخصوص خود را به چشم بزنید و سپس به یک نقطه دور در روی چارت حروف ثابت نگاه کنید.
سپس چشم پزشک یکی از چشمان شما را می پوشاند. اگر چشم شما برای ثابت ماندن بر روی نقطه مورد نظرحرکت کند یعنی از آن چشم استفاده نمی شود و این می تواند نشانه ای از استرابیسم(لوچی) و یا تنبلی چشم باشد. برای تکرار آزمایش برای چشم دیگر چشم پزشک بعد از برداشتن پوشش از چشم اول چند ثانیه ای صبر می کند تا تعادل برقرار شود و سپس آزمایش را با چشم دیگر تکرار می کند.
اگر چشمی که پوشش از روی آن برداشته شده حرکت کند، این حالت phoria نامیده می شود. معنای این جمله این است که در هنگام استراحت هر دو چشم به سمت نقطه هدف نگاه نمی کنند بنابراین شما باید سعی کنید که هر دو چشم را روی یک نقطه، ثابت نگاه دارید که این مسئله می تواند ایجاد فشار در چشم کرده(eye strain) و در نهایت باعث سردرد شود.
تست بررسی تطابق: هدف از انجام این آزمایش، سنجش توانائی چشمان شما برای تطابق است. چشم پزشک از شما می خواهد که به یک نقطهء نزدیک نگاه کنید و سپس این هدف را تا بینی نزدیک و نزدیک تر می کند و از شما می خواهد اولین باری که آن را به صورت دو شئ می بینید ذکر کنید.
بررسی با Slit Lamp: در این تست از slit lamp که بیومیکروسکوپ هم نامیده می شود برای بررسی قسمت قدامی و خلفی چشم استفاده می شود. این میکروسکوپ اجزای چشم شما را چندین بار بزرگتر کرده و از یک منبع نورانی استفاده میکند تا به وضوح اجزای چشم دیده شوند. تمام قسمت های چشم شما مانند مژه، پلک، قرنیه، ملتحمه، عنبیه، عدسی و اتاق قدامی به وسیله این دستگاه بررسی می شوند.
تونومتری: این آزمایش برای اندازه گیری فشار داخل چشمی است. در این آزمایش ابتدا یک قطره بیحسی و سپس چند قطره از فلئورسئین( یک ماده رنگی زرد) به داخل چشم ریخته می شود ودر نهایت چشم پزشک یک دستگاه کوچک به نام تونومتر را به چشمان شما نزدیک می کند و روی قرنیه قرار می دهد و فشار چشم را اندازه گیری می کند.
اگر فشار چشم شما بالاتر از حد طبیعی باشد می تواند خطر ابتلا به گلوکوم را افزایش دهد. بعضی از چشم پزشکان ترجیح می دهند از روش غیرتماسی اندازه گیری فشار چشم که air puff نامیده می شود استفاده کنند.
ارزیابی فوندوس با مردمک گشاد شده: معمولا” این تست آخرین تستی است که در یک معاینه چشم پزشکی کامل انجام می شود. در این روش پزشک از قطره ای استفاده می کند که مردمک چشم شما را گشاد کرده و بنابراین پنجره ای را جلوی چشم او باز می کند که می تواند قسمت های داخلی تر چشمان شما را به خوبی بررسی کند. در این آزمایش او می تواند ویتره، عصب بینائی، ماکولا، شبکیه و عروق خونی را بررسی کند.
کاهش نور فوندوسکوپ وضوح تصویر را برای چشم پزشک کم می کند، با این حال اگر نور این دستگاه شما را اذیت می کند می توانید از پزشک خود بخواهید نور آن را کاهش دهد. این آزمایش یک قسمت اصلی و مهم از معاینات چشم پزشکی است که می تواند بسیاری از بیماری های چشمی را نشان دهد.

آزمایشات تکمیلی در صورت ضرورت:
آزمایش تشخیص رنگ: اختلالات تشخیص رنگ به خصوص در آقایان شایع می باشد. شایع ترین اختلال، عدم تشخیص دو رنگ سبز و قرمز از یک دیگر است. آزمایش استاندارد برای تشخیص این نوع اختلال استفاده از صفحات pseudoisochromatic است.
این نوع صفحات شکل های مختلفی مانند اعداد، حروف و یا اشکال هندسی متفاوت دارند که به صورت نقطه نقطه بوده و در رنگ و درجه روشنی از زمینه زیرشان متفاوت هستند. به عنوان مثال ممکن است که زمینه یکی از آنها نقطه های نارنجی و شکل اصلی به صورت نقطه های زیتونی رنگ باشد.
برای یک فرد با تشخیص رنگ عادی، تفکیک این دو از هم به راحتی صورت می گیرد اما برای فردی که dichromatic است ( یعنی کسی که دو رنگ قرمز و سبز را یک سان میبیند) هیچ شکلی قابل تشخیص نیست.
بررسی میدان بینائی: میدان بینائی محدودهای از فضا میباشد که با نگاه ثابت چشم در یک جهت، برای شخص قابل رویت است. کاربرد اصلی این تست برای تشخیص و پی گیری گلوکوم(آب سیاه) است. همچنین در تشخیص انواع بیماری های اعصاب چشم و راه های بینائی در مغز کمک کننده است.
آیا خوردن هویج واقعاً برای بینایی مفید است یا والدین فقط برای اینکه فرزندانشان را تشویق به مصرف سبزیجات کنند این را می گویند؟ بررسی ها نشان داده اند که میزان ویتامین A موجود در یک هویج متوسط دو برابر مقدار توصیه شده مصرف روزانه است و این نشان می دهد که مصرف آن واقعاً مؤثر است. اگر شما هویج دوست ندارید نگران نباشید.
مواد غذایی زیاد دیگری وجود دارند که حاوی مقادیر زیاد ویتامین A و دیگر مواد لازم برای سلامت چشم هستند. در این مقاله سعی خواهد شد ویتامین ها و دیگر ترکیبات مفید برای سلامتی چشم و همچنین مواد غذایی حاوی این ویتامین ها و ترکیبات معرفی شوند.
سه ماه اول
نوزادان معمولا قبل از هر چیز “حرکت” را می بینند. نوزادانی که به موقع بدنیا آمده باشند (هفته ۳۸ تا ۴۲ حاملگی) باید بتوانند تغییرات صورت مادر نظیر خنده، اخم، … را در هفته اول بعد از تولد ببینند. در این زمان درک رنگ هنوز کاملا تکامل نیافته و درک عمق نیز در طول سال اول به موازات هماهنگ شدن حرکت چشم ها ایجاد می شود. هماهنگی عضلات چشم در نوزادان تازه متولد شده و شیرخواران بسیار ناقص است.
چشم نوزادان اغلب به بیرون یا داخل منحرف شده و حرکت چشم ها با هم هماهنگ نیست. این وضعیت استرابیسم یا انحراف چشم خوانده می شود. اگر استرابیسم تا ۳ یا ۴ ماهگی خودبخود بر طرف نشود بهتر است نوزاد توسط یک چشم پزشک معاینه شود.
اولین علائم مشکلات چشم و بینایی
در بعضی موارد لازم است نوزاد قبل از ۳-۴ ماهگی مورد معاینه قرار گیرد. این موارد عبارتند از: انحراف شدید چشم ها، عدم حرکت چشم قبل از ۳ ماهگی، انحراف هر دو چشم به داخل، ثابت ماندن یک چشم در زمان حرکت چشم دیگر و یا تفاوت فاحش بین حرکات دو چشم.
تشخیص زودرس استرابیسم بسیار مهم است زیرا تنبلی چشم یا آمبلیوپی حاصل استرابیسم درمان نشده است. اگر یک چشم کودک نتواند بر اثر استرابیسم خوب ببیند هماهنگی چشم ها بر هم می خورد. همچنین اگر مغز تصویری از یکی از چشم ها دریافت نکند در طول زمان علائم ارسالی از چشم مبتلا را نادیده می گیرد و نهایتاً فرد دچار تنبلی چشم و متعاقب آن کاهش شدید دید می شود.
مشکلات بینایی در نوزادان نارس
تکامل بینایی در نوزادان نارس کمی بیشتر از نوزادانی که به موقع بدنیا آمده باشند طول می کشد. احتمال ایجاد استرابیسم و آمبلیوپی در نوزادانی که قبل از هفته ۳۵ حاملگی بدنیا آمده باشند ۳۰% بیشتر است. هر چه نوزاد زودتر از زمان طبیعی بدنیا بیاید این احتمال افزایش می یابد.
نوزاد باید کاملا به نور روشن (مثلا لامپ) و یا آویز هایی که معمولا بالای سر نوزادان آویزان می کنند توجه کند. اگر در ۳ ماهگی جسم را جلو چشم نوزاد بگیرید و آن را از یک سمت آهسته به سمت دیگر ببرید و نوزاد قادر به دنبال کردن آن با چشم نباشد بهتر است مورد معاینه قرار گیرد. البته در بعضی موارد تکامل بینایی دیرتر رخ می دهد که به آن تأخیر در تکامل بینایی می گویند.
حرکات نامنظم چشم
اختلالی بنام نیستاگموس ممکن است در نوزادی رخ دهد. در این اختلال چشم ها حرکاتی به چپ و راست، حرکات دورانی و یا حرکات نامنظمی دارند. علت این اختلال ممکن است ضعف بینایی، وجود نقص در مسیر عصبی از چشم به مغز و یا آلبینیسم (کمبود رنگدانه ها) باشد.
نیستاگموس ممکن است ارثی هم باشد. نوزادانی که نیستاگموس دارند ممکن است دید طبیعی و یا ضعیف داشته باشند. اگر نیستاگموس تا بعد از ۳ ماهگی باقی بماند نوزاد باید مورد معاینه قرار گیرد.
در مجموع باید گفت که ۳ تا ۴ ماه اول زندگی زمان بسیار مهمی از نظر تکامل بینایی است و توجه والدین و مراجعه به موقع به چشم پزشک نقش تعیین کننده ای در بینایی کودک خواهد داشت.

۴ تا ۶ ماهگی
در این سن نوزاد باید دستش را به طرف اسباب بازی که جلوی او می گیرید دراز کند و یا دستش را به آن بزند. در ابتدا ممکن است دست نوزاد بطور اتفاقی به جسمی که جلویش گرفته اید بخورد ولی در طول زمان با رشد بینایی، درک عمق و درک بیشتر نوزاد این کار ارادی تر می شود.
از ۶ تا ۸ ماهگی نوزاد شروع به غلت زدن و احتمالا چهار دست و پا راه رفتن می کند. در این مرحله می توانید یک اسباب بازی را طوری جلو کودک قرار دهید که مجبور باشد برای رسیدن به آن غلت بزند و یا کمی از جای خود جلوتر بیاید. این کار به تقویت بینایی نوزاد کمک می کند.
بین ۸ تا ۱۲ ماهگی نوزاد شما ممکن است چهار دست و پا حرکت کند و یا راه برود. سعی کنید به جای راه افتادن زودتر، کودک خود را به حرکت چهار دست و پا تشویق کنید زیرا باعث ایجاد هماهنگی میان حرکات دست و چشم می شود.
در این سنین بویژه وقتی کودک روی مبل یا تخت و یا نزدیک پله است باید بسیار مواظب وی بود زیرا دید کودک در این مرحله هنوز فاقد درک عمق کافی است و در نتیجه پستی و بلندی ها را بخوبی درک نمی کند. به عبارت دیگر کودک در این سن متوجه نیست که لبه تخت در جایی تمام می شود و زمین پایین تر از آن قرار گرفته است بنابراین احتمال سقوط کودک از تخت و پله وجود دارد.
دو تصور غلط در مورد معاینه چشم وجود دارد. یکی این است که اگر خوب می بینید نیازی به معاینه چشم ندارید و دیگری اینکه “تست بینایی” که حدت بینایی را با استفاده از تابلو های مخصوص اندازه گیری می کند (مشابه تست های بینایی که در هنگام اخذ گواهینامه رانندگی انجام می شود) همان معاینه چشمی است با اسمی دیگر.
اما باید توجه داشت که چشم پزشک در واقع علاوه بر تست بینایی، چشم شما را از نظر بیماری های دیگری نیز که ممکن است علائم زودرس نداشته باشند ولی نیاز به درمان زودرس دارند معاینه می کند. بنابراین معاینه کامل چشمی بسیار بیشتر از یک تست بینایی است.
چه کسانی باید مورد معاینه چشمی قرار گیرند؟
صرف نظر از سن و سلامت جسمانی، هر شخصی باید بصورت دوره ای و منظم مورد معاینه چشمی قرار گیرد. در بزرگسالان معاینه چشمی از جهت درست بودن شماره عینک و تشخیص زوردس بیماری ها اهمیت دارد. در کودکان، معاینه چشمی نقش بسیار مهمی در تکامل بینایی کودک دارد.
از آنجاییکه بینایی نقش مهمی در فرایند یادگیری کودکان دارد، اهمیت معاینات دوره ای در کودکان دو چندان است. مشکل بینایی کودک گاهی خود را بصورت افت تحصیلی و مشکل در انجام تکالیف مدرسه نشان می دهد.
در بسیاری موارد، کودکان به این دلیل که نمی دانند دید “طبیعی” چگونه باید باشد شکایتی از دید خود ندارند. اگر کودک شما از نظر درسی در مدرسه مشکل دارد و یا در خواندن و یادگیری دچار مشکل است حتماً باید جهت اطمینان از عدم مشکلات چشمی معاینه شود.
در معاینه چشم چه مشکلاتی مورد توجه قرار می گیرند؟
مشکلاتی که چشم پزشک در معاینه چشمی بدانها توجه می کند عبارتند از:
عیوب انکساری: شامل دوربینی، نزدیک بینی، آستیگماتیسم، …
تنبلی چشم (آمبلیوپی): این مشکل در موارد استرابیسم و یا اختلاف زیاد بینایی دو چشم رخ می دهد. در این وضعیت مغز تصویر گرفته شده از چشم مشکل دار را ارسال نمی کند. آمبلیوپی در صورت عدم درمان ممکن است باعث اختلال در تکامل بینایی شده و اختلال دائمی بینایی را بهمراه داشته باشد. این اختلال معمولاً با بستن چشم بدون مشکل برای مدتی مشخص درمان می شود.
استرابیسم (انحراف چشم): چشم پزشک چشم بیمار را از نظر هماهنگی حرکتی و وضعیت قرار گیری نسبت به یکدیگر بررسی می کند. استرابیسم می تواند سبب اختلال در درک عمق و آمبلیوپی شود.
بیماریهای چشمی: بسیاری از بیماریهای چشمی نظیر گلوکوم و مشکلات ناشی از دیابت در مراحل اولیه علائم واضحی ندارند. چشم پزشک در معاینه چشمی به این بیماری ها توجه کرده و در صورت برخورد با این علائم درمان های اولیه را آغاز می کند. در بسیاری موارد تشخیص و درمان زودرس بیماریها سبب کاهش عوارض و از دست دادن دائمی دید می شود.
بیماریهای دیگر: معاینه عروق ته چشم، پرده شبکیه و دیگر قسمت های چشم می تواند ابتلا بیمار به بیماری های غیر چشمی نظیر فشار خون، دیابت، چربی بالا و بعضی بیماری های دیگر را نشان دهد.
معاینه چشمی به چه فواصلی باید انجام شود؟
چشم پزشکان توصیه می کنند که هر فردی بسته به داشتن ریسک فاکتور و سلامت جسمانی هر ۱ تا ۳ سال یکبار معاینه کامل چشمی شود.
کودکان: این زمان در کودکان متفاوت است. تخمین زده می شود که از هر ۲۰ کودک پیش دبستانی و هر ۴ کودک دبستانی ۱ کودک مشکل چشمی دارد که در صورت عدم درمان می تواند سببکاهش دائمی بیناییشود. کودکانی که علائمی نداشته و ریسک پایینی دارند باید در ۶ ماهگی، ۳ سالگی و قبل از ورود به مدرسه معاینه کامل چشمی شوند. این کودکان پس از آن باید هر ۲ سال مورد معاینه قرار گیرند.
اما کودکان دارای ریسک فاکتور مشکلات بینایی، نیاز به معاینات بیشتری دارند. بعضی از این ریسک فاکتورها عبارتند از:
تولد زوردس (قبل ۴۰ هفتگی)
تأخیر در تکامل
انحراف چشم
سابقه خانوادگی بیماری های چشمی
سابقه صدمات چشمی
کودکانی که از عینک یا کنتاکت لنز استفاده می کنند اغلب نیاز به معاینات سالانه دارند تا در صورت تغییر در شماره چشم، عینک آنها اصلاح شود.
بزرگسالان: بطور کلی، بسته به میزان تغییرات بینایی و سلامت جسمانی، بزرگسالان باید تا سن ۴۰ سالگی هر ۲ تا ۳ سال تحت معاینه کامل چشمی قرار گیرند. در بیمارنی که به بیماری هایی نظیر دیابت و فشار خون مبتلا هستند معاینات بیشتری توصیه می شود زیرا این بیماری ها تاثیر سویی بر بینایی دارند.
در افراد بالای ۴۰ سال بهتر است معاینه چشمی هر ۱ تا ۲ سال صورت گیرد. زیرا بعضی بیماری های نظیر پیر چشمی، کاتاراکت و دژنراسیون ماکولا با افزایش سن اتفاق می افتند.

از آنجا که ریسک بیماری های چشم با افزایش سن بالا می رود افراد بالای ۶۰ سال باز هر سال معاینه شوند. انجمن اپتومتری آمریکا راهنمای زیر را برای معاینه چشمی پیشنهاد کرده است:
فواصل توصیه شده برای معاینه چشمی در کودکان
سن بیمار
فاصله زمانی معاینات
بیمار بدون علامت / بدون ریسک
بیمار دارای ریسک
تولد تا ۲۴ ماهگی
۶ ماهگی
۶ ماهگی یا در صورت لزوم
۲ تا ۵ سالگی
۳ سالگی
۳ سالگی یا در صورت لزوم
۶ تا ۸ سالگی
قبل از کلاس اول دبستان و پس از آن هر ۲ سال
هر سال یا در صورت لزوم
فواصل توصیه شده برای معاینه چشمی در بزرگسالان
سن بیمار
فاصله زمانی معاینات
بیمار بدون علامت / بدون ریسک
بیمار دارای ریسک
۱۸ تا ۴۰ سالگی
هر ۲ تا ۳ سال
هر ۱ تا ۲ سال یا در صورت لزوم
۴۱ تا ۶۰ سالگی
هر ۲ سال
هر ۱ تا ۲ سال یا در صورت لزوم
بالای ۶۰ سال
هر سال
هر سال یا در صورت لزوم
روزهای گرم فصل تابستان زمان استخر رفتن و شنا کردن است. هر چند شنا از جمله ورزش هایی نیست که آسیب های چشمی یکی از خطرات آنهاست (مثل فوتبال، تنیس، بیس بال، …) ولی قرمزی و سوزش چشم بعد از شنا کردن بویژه در استخر یکی از مسائلی است که بسیاری با آن مواجه اند. ولی آیا باید نگران این مسئله بود؟ خیر. قرمزی پس از شنا در استخر سبب آسیب درازمدت نمی شود.
کلر که برای ضد عفونی کردن و از بین بردن باکتری ها به آب استخر اضافه می شود بخودی خود مشکل ساز نیست. مشکل زمانی رخ می دهد که کلر در مجاورت نیتروژن یا آمونیاک موجود در آب قرار می گیرد و از ترکیب اینها کلرامین تشکیل می شود.
در حقیقت علت اصلی قرمزی و چشم کلرامین است. عروق سطحی روی سفیدی چشم بر اثر تماس با کلرامین ملتهب شده و چشم قرمز می شود. کلرامین همچنین لایه موقتی روی قرنیه ایجاد می کند که سبب التهاب، حساسیت، خشکی و قرمزی چشم می شود. به این وضعیت کراتیت می گویند.
بر خلاف بسیاری که تصور می کنند درمان این وضعیت استفاده از قطره هایی است که قرمزی چشم را کم می کنند درمان صحیح استفاده از ترکیباتی نظیر اشک مصنوعی است. اشک مصنوعی لایه ای روی قرنیه ایجاد کرده و به آن فرصت می دهد التیام یابد.
مکانیسم اثر ترکیباتی که قرمزی چشم را کم می کنند منقبض کردن عروق خونی است و قطع این داروها سبب شدیدتر شدن مشکل خواهد شد. اگر قرمزی و سوزش چشم شدید باشد و یا به دفعات تکرار شود یک راه دیگر استفاده از عینک شنا است.
اغلب تصور می شود قرمزی چشم ناشی از زیاد بودن کلر آب استخر است در حالیکه واقعیت دقیقا بر عکس این است و این مسئله اغلب ناشی از کم بودن کلر آب است. حتی بوی تندی که اغلب افراد تصور می کنند ناشی از زیاد بودن کلر است نیز بخاطر کم بودن کلر آب ایجاد می شود.
دلیل این مسئله این است که مولکول های آزاد کلر با نیتروژن و آمونیاک ترکیب می شوند و کلرامین ایجاد می کنند. افزایش کلر آب علاوه بر اینکه مانع رشد باکتری ها در آب استخر می شود سبب شکسته شده پیوند های شیمیایی کلرامین و شکسته شدن مولکول های آن شده و مشکلات مربوطه را کاهش می دهد.
در صورتیکه کلر آب کم باشد احتمال عفونت چشم ناشی از وجود باکتری ها در آب افزایش می یابد. عفونت چشمی (اغلب کنژنکتیویت) معمولاً علاوه بر قرمزی و التهاب با درد و ترشح همراه است. در صورتیکه قرمزی بعد از شنا در استخر از حد یک التهاب خفیف فرا تر رفته و با ترشح همراه باشد بهتر است به چشم پزشک مراجعه کنید.
در مجموع رعایت نکات زیر تا حدود زیادی مانع از مشکلات چشم ناشی از شنا در استخر می شود:
بلافاصله پس از بیرون آمدن از آب دوش بگیرد. دوش گرفتن سبب می شود کلرامین از پوست، مو و چشم شما شسته شود.
بلافاصله پس از شنا از قطره های اشک مصنوعی استفاده کنید. استفادخ از عینک شنا را فراموش نکنید.
